Detector de Señales de Alarma en Manchas de Piel
Responde las siguientes preguntas para evaluar tu mancha:
En breve
- Identifica los tipos de manchas que suelen ser inofensivas.
- Detecta señales de alarma que indican que debes ver a un dermatólogo.
- Conoce los pasos de una consulta dermatológica típica.
- Explora las opciones de tratamiento más efectivas.
- Aprende medidas de prevención y autocuidado.
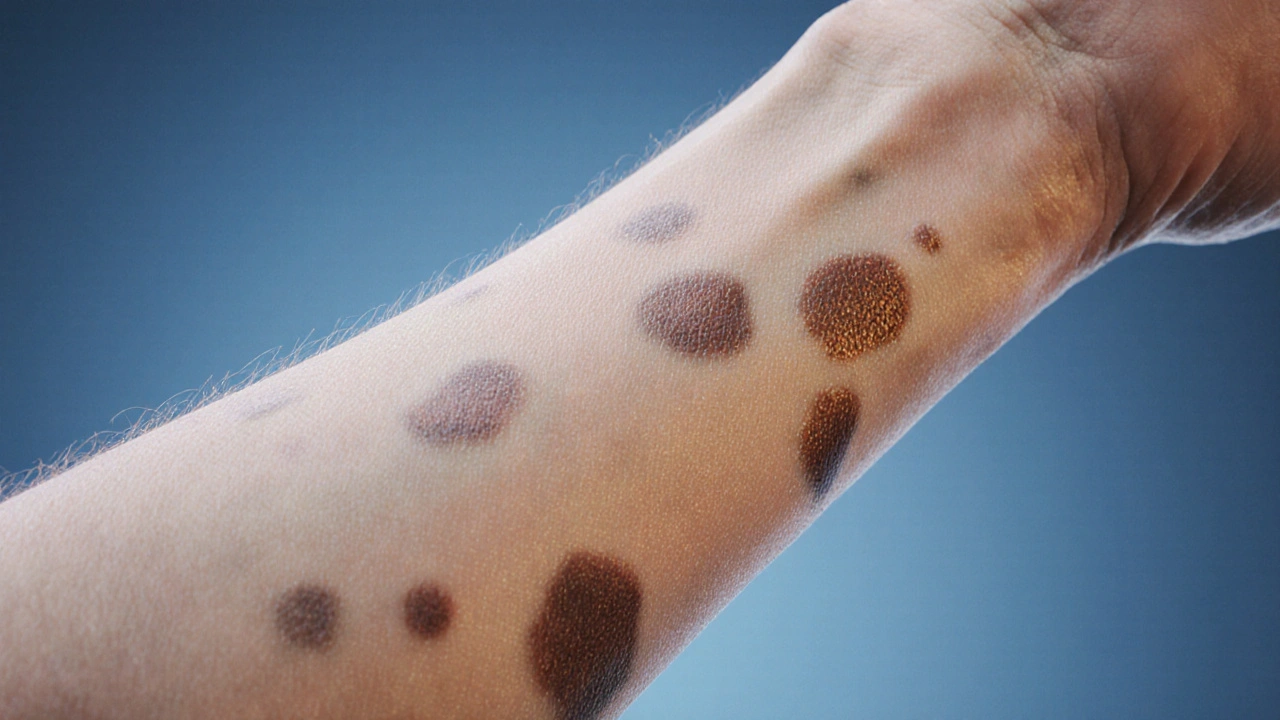
Cuando la piel muestra parches desiguales de color, la primera reacción es preguntar: "¿Es grave?", "¿Necesito un especialista?". Este artículo desglosa todo lo que debes saber sobre la despigmentación moteada es una alteración de la pigmentación cutánea que se manifiesta como manchas claras y oscuras intercaladas, a menudo creando un patrón irregular parecido al marmolado. Conocer sus causas, distinguir entre cambios benignos y avisos de alarma, y saber cuándo buscar ayuda médica te permite actuar con seguridad y evitar preocupaciones innecesarias.
¿Qué es la despigmentación moteada?
La despigmentación moteada es la pérdida parcial o desigual de melanina en la piel, lo que genera áreas más claras (hipopigmentación) o más oscuras (hiperpigmentación) que rodean la zona afectada. Este fenómeno puede presentarse de forma puntual o difusa y afectar cualquier parte del cuerpo, aunque es más frecuente en áreas expuestas al sol como rostro, manos y piernas. La variabilidad del patrón hace que a veces se confunda con otras dermatosis, por lo que una evaluación adecuada es crucial.
Causas más comunes (benignas)
La mayoría de las manchas moteadas son benignas y se originan por factores cotidianos:
- Exposición solar: la radiación UV estimula la producción de melanina, provocando manchas oscuras llamadas lentigos solares.
- Dermatitis por contacto: irritantes o alérgenos pueden causar hipopigmentación temporal tras la inflamación.
- Hipomelatonina transitoria: cambios hormonales, embarazo o uso de anticonceptivos pueden alterar el tono cutáneo.
- Vitíligo: enfermedad autoinmune que destruye melanocitos, generando manchas blancas bien delimitadas. Aunque es crónica, su diagnóstico temprano ayuda a controlar la progresión.
- Melasma: hiperpigmentación inducida por hormonas, frecuente en mujeres embarazadas o que usan terapia hormonal.
En estos casos, la apariencia suele ser estable o cambiar lentamente y no se acompaña de síntomas como dolor, picor intenso o secreción.

Señales de alerta que requieren una visita al dermatólogo
Algunas manchas pueden ser indicativas de problemas más serios. Presta atención a los siguientes indicadores:
| Característica | Benigna | Alerta |
|---|---|---|
| Rápida expansión | No | Sí, en semanas |
| Textura | Lisa o ligeramente rugosa | Elevada, ulcerada o escamosa |
| Síntomas asociados | Ausentes o leves | Dolor, picor intenso, sangrado |
| Distribución | Simétrica, en áreas expuestas | Asimétrica, en áreas no expuestas |
| Historia familiar | Irrelevante | Presencia de cáncer de piel o trastornos pigmentarios |
Si notas alguna de estas señales, agenda una consulta sin demora. Entre los trastornos que pueden presentar despigmentación moteada y requieren evaluación médica se incluyen:
- Linfoma cutáneo: presenta manchas blancas que pueden confundirse con vitíligo.
- Enfermedad de Addison: hiperpigmentación difusa acompañada de fatiga y presión arterial baja.
- Hepatitis crónica: manchas amarillentas o grisáceas en piel y mucosas.
- Reacciones adversas a medicamentos como antipalúdicos o antiinflamatorios.
Qué esperar en la consulta dermatológica
Durante la visita, el dermatólogo realizará una serie de pasos para llegar a un diagnóstico preciso:
- Historia clínica detallada: preguntas sobre inicio, evolución, exposición solar, antecedentes familiares y uso de fármacos.
- Examen físico: observación bajo luz blanca y, en muchos casos, luz de Wood (UV) para resaltar la distribución de melanina.
- Dermatoscopia: herramienta de aumento que permite visualizar estructuras de pigmento que no se perciben a simple vista.
- Pruebas complementarias: biopsia cutánea si se sospecha una neoplasia o enfermedad autoinmune.
- Plan de tratamiento: basado en la causa, la extensión y las preferencias del paciente.
El objetivo es descartar patologías graves, proporcionar tranquilidad y ofrecer opciones terapéuticas adecuadas.
Opciones de tratamiento más efectivas
El manejo dependerá del origen de la despigmentación. A continuación, se describen las estrategias más habituales:
- Cremas despigmentantes: hidroquinona, ácido kójico o ácido azelaico reducen la producción de melanina en hiperpigmentaciones. \n
- Terapia con láser: láser fraccionado o Q‑Switched ayuda a romper los depósitos de melanina y favorece la renovación cutánea.
- Fototerapia: la exposición controlada a luz UVB o PUVA puede estabilizar el vitíligo y estimular la repigmentación.
- Inmunomoduladores tópicos: tacrolimus o pimecrolimus son útiles en casos de vitíligo y dermatitis atópica que provocan despigmentación.
- Suplementación y cambios de estilo de vida: vitamina D, antioxidantes y uso diario de protector solar SPF 30 o superior previenen la progresión de manchas.
En situaciones donde la causa es un medicamento, la solución suele ser sustituir el fármaco bajo supervisión médica. Para trastornos sistémicos como la enfermedad de Addison, el tratamiento principal es la reposición hormonal, lo que también normaliza la pigmentación.
Prevención y autocuidado diario
Incluso después de tratar las manchas, la prevención es clave para evitar recidivas:
- Protector solar: aplícalo cada 2h cuando estés al aire libre, incluso en días nublados.
- Ropa protectora: sombreros de ala ancha y ropa de manga larga reducen la exposición UV.
- Evita irritantes: productos con fragancias fuertes o alcohol pueden desencadenar dermatitis de contacto.
- Controla la salud interna: chequeos regulares de función hepática y endocrina si tienes antecedentes familiares.
- Alimentación balanceada: alimentos ricos en antioxidantes (bayas, té verde) favorecen la salud cutánea.
Adoptar estas prácticas no solo mejora la apariencia de la piel, sino que también reduce el riesgo de cáncer cutáneo y otras complicaciones.

Preguntas frecuentes
¿La despigmentación moteada siempre es señal de enfermedad grave?
No. La mayoría de los casos son benignos, como lentigos solares o dermatitis de contacto. Solo cuando aparecen rápidamente, con síntomas o asimetría, se recomienda la evaluación médica.
¿Cuánto tiempo tarda en mejorar una mancha después del tratamiento?
Depende del tipo y la intensidad. Los tratamientos con cremas pueden requerir de 8 a 12 semanas, mientras que el láser muestra resultados visibles en 3 a 6 sesiones, espaciadas cada 4‑6 semanas.
¿Puedo usar remedios caseros como limón o vinagre?
Estos ingredientes pueden irritar la piel y empeorar la hipopigmentación. Es mejor acudir a un dermatólogo antes de probar tratamientos caseros.
¿El uso continuo de protector solar evita que vuelvan a aparecer las manchas?
El protector solar disminuye la estimulación de melanina y protege contra nuevos daños, pero no garantiza una prevención total. Combínalo con ropa protectora y revisiones dermatológicas periódicas.
¿Cuándo es necesario realizar una biopsia de piel?
Cuando la apariencia es atípica, la lesión cambia de forma o color rápidamente, o hay sospecha de neoplasia cutánea. La biopsia permite confirmar o descartar malignidad.
En resumen, la despigmentación moteada puede ser una simple señal de exposición al sol o el primer indicio de una condición más compleja. Reconocer los signos de alarma, buscar la valoración de un dermatólogo a tiempo y seguir un plan de tratamiento y prevención adecuado te empodera para mantener una piel saludable y con aspecto uniforme.


Cristina Muñoz
septiembre 30, 2025 AT 21:25La despigmentación moteada, aunque frecuente, merece una revisión bajo criterios estrictos; la exposición solar sin protección es la causa más subestimada.
Fabiola Flores
octubre 1, 2025 AT 02:58Curiosamente, el artículo omite la diferencia entre hipopigmentación y hiperpigmentación, lo cual es una distinción esencial; además, la ortografía de “dermatología” debería revisarse.
Laura (Bag Rescuer)
octubre 1, 2025 AT 08:32¡Buen repaso! Si sigues los pasos de autocuidado que se describen, notarás una mejora notable en la uniformidad del tono.
Miguel Bejarano
octubre 1, 2025 AT 14:05En mi opinión, quien ignore el uso diario del protector solar está culpando a la genética por su propia negligencia; ¡es una cuestión de responsabilidad personal!
Nicolás Galaz Jiménez
octubre 1, 2025 AT 19:38La noche es larga y la piel se rebela cuando la tratamos como una hoja en blanco; los tratamientos caseros solo añaden drama sin evidencia científica.
darwin alvarado
octubre 2, 2025 AT 01:12Desde la perspectiva de un ciudadano comprometido, la protección cutánea no es mero accesorio, sino un acto de defensa nacional contra los rayos ultravioleta, que buscan socavar nuestra identidad cultural, nuestro patrimonio biológico, y nuestra dignidad como pueblo.
Pablo Moyano
octubre 2, 2025 AT 06:45Estimados lectores, la comprensión profunda de los mecanismos melanínicos exige un enfoque multidisciplinario; la fototerapia, la dermatoscopia y la biopsia constituyen, sin excepción, pilares esenciales para una evaluación rigurosa.
Vicente Ortega
octubre 2, 2025 AT 12:18La luz de Wood revela patrones que el ojo desnudo pasa por alto; en la práctica clínica, esa revelación salva más pieles de lo que imaginas.
Emiliano Martín
octubre 2, 2025 AT 17:52Hay quienes aseguran que los gigantes de la industria cosmética ocultan la verdadera eficacia de los protectores solares, un supuesto que, bajo escrutinio, parece más conspiración que realidad.
Soledad Acevedo
octubre 2, 2025 AT 23:25Me encanta cómo mencionan la ropa protectora; es un detalle cultural que a menudo se pasa por alto en los manuales internacionales.
Alfredo Kuck
octubre 3, 2025 AT 04:58Es fundamental, antes de aplicar cualquier crema despigmentante, asegurarse de que la zona haya sido previamente evaluada por un profesional; de lo contrario, se corre el riesgo de exacerbar la condición subyacente. Además, la adherencia al uso del protector solar debe ser diez minutos antes de la exposición y reaplicarse cada dos horas, sin excepción.
Lina Johnson
octubre 3, 2025 AT 10:32Aunque el artículo ofrece una guía útil, sería más completo si incluyera referencias a estudios clínicos recientes que avalen la eficacia de cada método mencionado.
Camilo Bulls
octubre 3, 2025 AT 16:05En la clasificación dermato-epidemiológica, la distribución asimétrica de manchas constituye un marcador de riesgo elevado, demandando una intervención diagnóstica inmediata.
Víctor Solbes
octubre 3, 2025 AT 21:38La despigmentación moteada no es simplemente un tema estético, sino una ventana hacia la fisiología cutánea profunda. Cada mancha cuenta una historia de cómo la melanina responde a estímulos externos e internos. Cuando la expansión ocurre en semanas, el cuerpo está enviando una señal de alarma clara. La textura irregular indica una alteración estructural que no debe ser subestimada. Los síntomas de picor intenso o sangrado revelan procesos inflamatorios que pueden preceder a patologías más serias. La asimetría en áreas no expuestas sugiere un origen no fotográfico, potencialmente autoinmune. La historia familiar de cáncer cutáneo eleva la sospecha clínica considerablemente. En la consulta, el dermatólogo utiliza la dermatoscopia para descifrar patrones pigmentarios invisibles al ojo desnudo. La luz de Wood, a diferencia de la luz blanca convencional, destaca folículos y vasocapilares alterados. En casos de duda, la biopsia cutánea sigue siendo el gold standard para confirmar la naturaleza de la lesión. Los tratamientos con láser, aunque efectivos, requieren una calibración precisa para evitar hipopigmentación secundaria. Las cremas despigmentantes deben usarse bajo supervisión médica para prevenir irritación y efectos adversos. La fototerapia, cuando se indica, ayuda a reequilibrar la respuesta inmune cutánea. La suplementación con antioxidantes refuerza los mecanismos de defensa celular contra el daño oxidativo. Finalmente, la prevención mediante protector solar y ropa adecuada es la estrategia más eficaz a largo plazo. Adoptar todas estas medidas, de forma integral, garantiza no solo la estética, sino también la salud profunda de la piel.
Dagoberto Hernandez
octubre 4, 2025 AT 03:12Claro, aplicar jugo de limón en la cara siempre ha sido la solución definitiva para la hiperpigmentación, según la sabiduría popular.
Mas Diaz
octubre 4, 2025 AT 08:45¡Aplica protector solar y vive tranquilo!
Iván Thays
octubre 4, 2025 AT 14:18La piel se convierte en un campo de batalla donde la belleza lucha contra la sombra, y cada mancha es una herida en la moral colectiva.
Patricia Carrero
octubre 4, 2025 AT 19:52Recuerda que cada pequeño paso, como usar protector diariamente, suma y pronto notarás que tu piel retoma su brillo natural.
Selena Gomez
octubre 5, 2025 AT 01:25Es una falta de respeto hacia tu propio cuerpo no cuidar la piel, y la gente debería preocuparse más por eso.