Evaluador de Riesgo de Glaucoma de Cierre Angular por Medicamentos
Evalúa tu riesgo
Imagina despertarte con un dolor intenso en el ojo, visión borrosa como si vieras a través de un cristal empañado, y halos alrededor de las luces. Piensas que es una migraña, o tal vez una infección. Pero no lo es. Es una emergencia ocular que puede robarte la visión en menos de 24 horas. Esto es el glaucoma de cierre angular agudo inducido por medicamentos, y ocurre más de lo que crees.
¿Qué es realmente el glaucoma de cierre angular agudo?
Normalmente, el líquido dentro del ojo (el humor acuoso) fluye libremente por un canal llamado malla trabecular. En el glaucoma de cierre angular, ese canal se cierra de golpe. No por una enfermedad lenta, sino porque algo -a menudo un medicamento- hace que el iris se hinche o se mueva y bloquee completamente el drenaje. La presión dentro del ojo sube de 21 mm Hg a más de 60 en cuestión de horas. Esa presión aplasta el nervio óptico. Y si no se trata rápido, la pérdida de visión es permanente.
A diferencia del glaucoma de ángulo abierto, que avanza en silencio durante años, este tipo es como un incendio. Dolor, náuseas, visión turbia, ojos rojos, pupila dilatada y fija. Si tienes uno de estos síntomas y has tomado algún medicamento recientemente, no esperes. Ve al hospital. Cada hora cuenta.
¿Qué medicamentos pueden desencadenar esta emergencia?
No son solo los fármacos para los ojos. Muchos medicamentos que tomas sin pensar pueden ser los culpables. Los más peligrosos son:
- Agentes adrenérgicos: como la fenilefrina (10%), usada en gotas para los ojos y en descongestionantes nasales. Es responsable del 35% de los casos documentados.
- Anticolinérgicos: como la tropicamida (1%), que se usa para dilatar la pupila en exámenes oculares. Causa el 28% de los casos. Muchos pacientes no saben que fueron ellos quienes los desencadenaron.
- Antidepresivos SSRI: como la paroxetina, usada para la depresión y la ansiedad. Aunque son seguros para la mayoría, en ojos con ángulos estrechos, pueden bloquear el drenaje.
- Medicamentos con sulfonamida: como el acetazolamida, usada para el glaucoma, pero que en algunos casos puede causarlo. También incluye antibióticos como la sulfametoxazol.
- Antihistamínicos y descongestionantes: como la difenhidramina (Benadryl) o la pseudoefedrina. Comunes en remedios para alergias y resfriados.
Lo más preocupante es que muchas personas no saben que tienen un riesgo. Solo el 25% de quienes sufren este tipo de glaucoma sabían que tenían ángulos oculares estrechos antes del episodio. El resto lo descubren cuando ya es demasiado tarde.
¿Quién está en mayor riesgo?
No todos tienen el mismo riesgo. Algunas personas nacen con ojos más propensos a este problema. Los factores de riesgo incluyen:
- Ángulo iridocorneal estrecho: presente en el 8.5% de las personas de ascendencia asiática, y solo en el 3.8% de los blancos.
- Hipermetropía: ojos más cortos, con cámaras anteriores más superficiales (menos de 2.5 mm).
- Edad avanzada: después de los 40 años, el cristalino se vuelve más grueso y empuja el iris hacia adelante.
- Antecedentes familiares: si un familiar tuvo glaucoma de cierre angular, tu riesgo aumenta.
Esto no es un problema de mala suerte. Es una cuestión de anatomía. Y si no se detecta antes de tomar un medicamento peligroso, puede ser fatal para la visión.
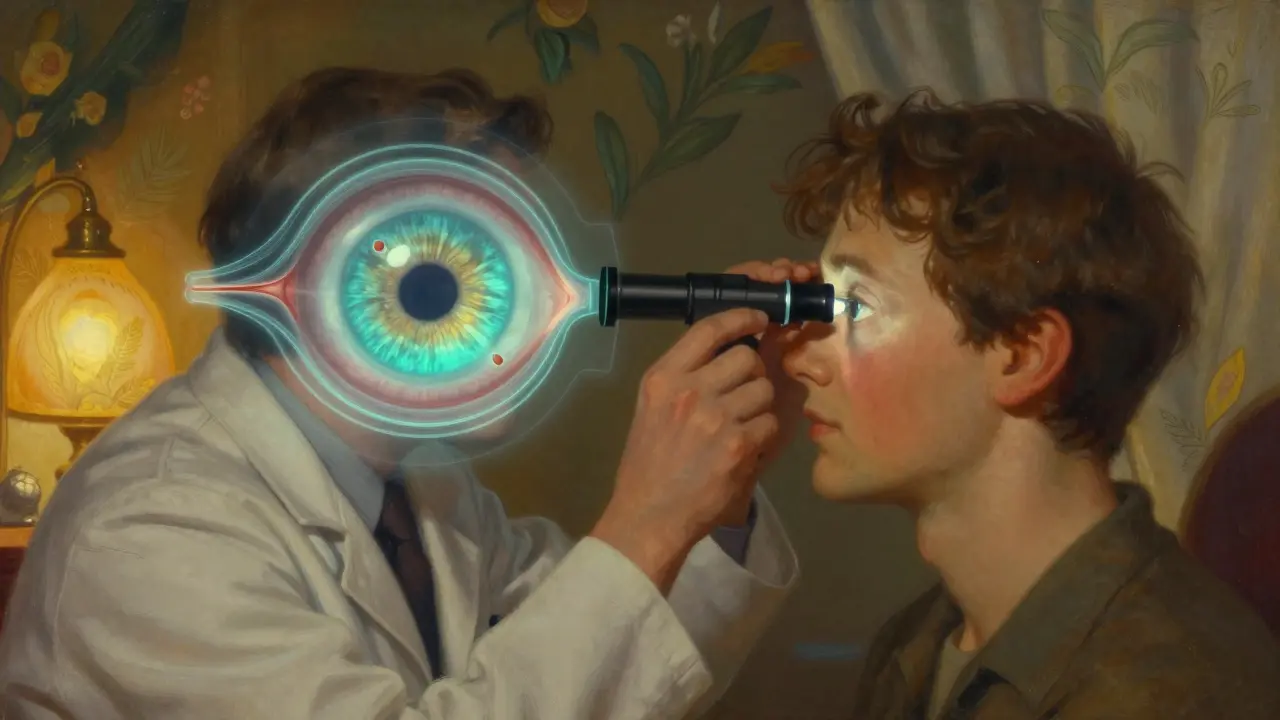
¿Por qué se diagnostica mal tan a menudo?
Un estudio de 4,327 pacientes en salas de emergencia encontró que solo el 38% de los médicos no oftalmólogos reconocieron correctamente el glaucoma de cierre angular en su primera evaluación. Muchos lo confunden con migraña, infección ocular, o incluso intoxicación por drogas.
En foros de pacientes, las historias son repetitivas: "Me dijeron que era estrés", "Me dieron analgésicos y me mandaron a casa", "Pasaron 36 horas hasta que alguien dijo: esto es glaucoma". Una paciente en Reddit contó que tras usar gotas de tropicamida en su examen de vista, despertó con una presión de 60 mm Hg y perdió visión permanente. Nadie le había advertido que tenía ángulos estrechos.
La realidad es que la mayoría de los médicos de atención primaria no revisan el ángulo del ojo antes de recetar medicamentos de alto riesgo. Y los pacientes no preguntan. Porque nadie les dice que deberían hacerlo.
¿Cómo se puede prevenir?
La buena noticia es que este tipo de glaucoma es prevenible. Y la prevención es simple: una prueba de cinco minutos.
La gonioscopia es el examen que permite ver el ángulo entre el iris y la córnea. Se hace con una lente especial y un láser de baja potencia. No duele. No requiere anestesia. Y puede salvar tu visión. La Academia Americana de Oftalmología recomienda hacerlo en todos los pacientes mayores de 40 años antes de recetar medicamentos de alto riesgo.
Si se descubre que tienes ángulos estrechos, no significa que no puedas tomar medicamentos. Solo que necesitas alternativas seguras:
- En lugar de difenhidramina (Benadryl), usa loratadina (Claritin).
- En lugar de pseudoefedrina, usa fenilefrina nasal en dosis mínimas o evítala por completo.
- Para el asma, usa formoterol en lugar de epinefrina.
- Para la depresión, evita los antidepresivos tricíclicos y los SSRI si tienes riesgo alto.
Algunos sistemas electrónicos de historias clínicas, como Epic, ya alertan automáticamente a los médicos cuando intentan recetar un medicamento peligroso a un paciente con antecedentes de ángulo estrecho. Pero esto aún no es estándar en todos los países.

¿Qué se hace en una emergencia?
Si ya estás en medio de un ataque, el tiempo es el enemigo. El tratamiento debe empezar en menos de una hora.
- Gotas de pilocarpina: se aplican cada 15 minutos durante una hora. Ayudan a contraer la pupila y abrir el ángulo.
- Mannitol intravenoso: reduce la presión del ojo desde dentro, bajando el líquido en el globo ocular.
- Láser de iridotomía periférica: se hace dentro de las 24 horas. Se crea un pequeño agujero en el iris para que el líquido pueda fluir de nuevo. Es el único tratamiento que previene futuros ataques.
Si la presión no baja en 24 horas, el daño al nervio óptico es irreversible. La visión periférica se pierde primero. Luego, la central. Y no se recupera.
¿Qué está cambiando ahora?
La ciencia avanza. Hoy, la tomografía de coherencia óptica (OCT) puede medir el ángulo del ojo con una precisión del 94%. Ya no es necesario depender solo de la experiencia del oftalmólogo. Además, en 2022, el consorcio GLAUGEN identificó 17 marcadores genéticos relacionados con ángulos estrechos. En el futuro, un simple análisis de sangre podría decirte si estás en riesgo.
La FDA ya exige advertencias de caja negra en medicamentos como el topiramato y los sulfonamidas. La Asociación Médica Americana ha actualizado sus guías: ahora, no revisar el ángulo antes de recetar medicamentos de alto riesgo puede considerarse negligencia médica.
En Kaiser Permanente, tras implementar protocolos de cribado sistemático, redujeron los casos de glaucoma inducido por medicamentos en un 75% en menos de dos años. Esto no es teoría. Es realidad. Y puede replicarse.
¿Qué debes hacer si tomas medicamentos?
Si tienes más de 40 años, y tomas algún medicamento de los mencionados, pregunta a tu médico:
- ¿He sido evaluado para ángulos oculares estrechos?
- ¿Hay una alternativa más segura para mí?
- ¿Qué síntomas debo buscar si algo sale mal?
Si nunca te han hecho una gonioscopia, pídelo. No es un examen de rutina, pero debería serlo si estás en riesgo. Y si eres joven pero tienes antecedentes familiares, no asumas que estás a salvo. La anatomía no espera.
La visión no se recupera. Pero esta emergencia sí se puede evitar. Solo necesitas saberlo antes de que sea tarde.
¿Pueden los medicamentos para los ojos causar glaucoma de cierre angular?
Sí. Gotas como la tropicamida (para dilatar la pupila) y la fenilefrina (para reducir el enrojecimiento) son responsables de casi el 60% de los casos inducidos por medicamentos. Estas gotas pueden cerrar el ángulo en personas con ojos anatomía estrecha, incluso si nunca han tenido problemas de visión antes. Por eso, los oftalmólogos deben hacer una gonioscopia antes de usarlas.
¿Es lo mismo el glaucoma de cierre angular que el de ángulo abierto?
No. El glaucoma de ángulo abierto es lento, silencioso y progresivo; no duele y no se nota hasta que se pierde mucha visión. El de cierre angular es repentino, doloroso y agudo. Puede causar ceguera en horas. Uno se detecta con exámenes de rutina; el otro requiere una emergencia médica inmediata.
¿Qué pasa si solo tengo un ojo afectado?
El riesgo es muy alto en el otro ojo. De hecho, hasta el 80% de las personas que tienen un ataque en un ojo lo tendrán en el otro dentro de los próximos meses si no se trata. Por eso, cuando se diagnostica en un ojo, el otro se trata con láser preventivo inmediatamente, aunque no tenga síntomas.
¿Puedo tomar medicamentos para el resfriado si tengo glaucoma?
No si tienes ángulos estrechos. Medicamentos como la pseudoefedrina o la difenhidramina pueden desencadenar un ataque. Usa alternativas seguras como la loratadina o el oximetazolina nasal en dosis mínimas. Si no sabes si tienes riesgo, consulta con un oftalmólogo antes de tomar cualquier medicamento de venta libre.
¿Es seguro hacerse una dilatación de pupila si tengo antecedentes familiares de glaucoma?
Solo si primero se evalúa tu ángulo ocular. Muchos pacientes con antecedentes familiares asumen que están a salvo. Pero la genética no lo es todo. La anatomía es clave. Si nunca te han hecho una gonioscopia, no te dilaten la pupila sin una evaluación previa. El riesgo de un ataque es real y puede ser irreversible.



gustavo cabrera
enero 4, 2026 AT 02:43Esto es vital. Mi abuela perdió la visión de un ojo por esto, y nadie le avisó que las gotas para los ojos podían ser peligrosas. Por favor, compartan esto con todos los que conozcan que toman medicamentos.
Valentina Juliana
enero 4, 2026 AT 15:18La gonioscopia es un examen subestimado, pero es el único que puede prevenir una catástrofe visual. En mi práctica clínica, he visto pacientes con ángulos estrechos que nunca lo sabían hasta que se les recetó tropicamida para un examen rutinario. La Academia Americana lo recomienda desde hace años, pero en España aún no es estándar. Es una falla sistémica que requiere intervención regulatoria.
Isabel Garcia
enero 5, 2026 AT 07:06El hecho de que médicos de atención primaria no reconozcan este cuadro es inaceptable. No es un error de diagnóstico, es negligencia. Si un paciente llega con dolor ocular, náuseas y pupila fija, cualquier médico con dos dedos de frente debe sospechar glaucoma de cierre angular. No se necesita un oftalmólogo para eso. Es básico. Y si lo ignoran, deberían perder la licencia.
George Valentin
enero 6, 2026 AT 11:59Me encanta cómo este post lo explica todo, pero hay algo que nadie menciona: la industria farmacéutica se beneficia de esta ignorancia. ¿Por qué no hay alertas automáticas en las recetas electrónicas en todos los hospitales? ¿Por qué las farmacias no revisan los antecedentes de glaucoma antes de vender Benadryl? Porque no les conviene. Si todos supieran que su medicamento para la alergia puede cegarlos, dejarían de comprarlo. Y eso reduciría sus ganancias. La salud pública no es un negocio, pero para ellos sí lo es. Y eso es lo más triste de todo.
Además, los médicos no quieren asumir responsabilidad. Es más fácil decir "es estrés" que pedir una gonioscopia. Y los pacientes, por miedo o ignorancia, no insisten. Es un círculo vicioso diseñado para mantener el statu quo. Solo cuando alguien pierde la visión, se despiertan. Y para entonces, ya es tarde.
La solución no es más información. La solución es obligar por ley a que toda receta de anticolinérgicos, antihistamínicos o adrenérgicos requiera una confirmación de gonioscopia previa. Sin eso, seguirán muriendo ojos. Y nadie hará nada.
En Alemania ya lo hacen. ¿Por qué aquí no? Porque no hay presión social. Porque nadie se organiza. Porque somos pasivos. Y eso es lo que más me enoja.
valentina Montaño Grisales
enero 8, 2026 AT 06:20¡Ay, Dios mío! ¡Yo tomé Benadryl hace dos meses por una alergia, y mi ojo derecho se puso rojo y me dolía como si me estuvieran pinchando con un alfiler! ¡Pensé que era algo pasajero, pero no me lo dijeron! ¡¿Y si hubiera sido peor?! ¡¿Por qué nadie me avisó?! ¡Esto es un crimen! ¡Tengo miedo de tomar cualquier pastilla ahora!
¡Mi hermana tiene glaucoma en un ojo y no sabía que tenía ángulos estrechos hasta que le recetaron gotas para la catarata! ¡Ahora tiene que hacerse un láser en el otro ojo porque si no, ¡se va a quedar ciega! ¡Esto es una bomba de tiempo que nadie desactiva!
¡Por favor, alguien me diga qué medicamentos son seguros! ¡No quiero perder la vista! ¡Estoy aterrada!
Alberto González
enero 9, 2026 AT 18:51Valentina, tu reacción es comprensible, pero no es panico. Lo que necesitas es una gonioscopia. No es un examen caro, ni doloroso, ni complicado. Es una lente y un rayo de luz. Si estás en España, lo puedes hacer en cualquier clínica privada por menos de 50€. Si no tienes seguro, ve a un hospital público y pídelo como paciente. No te dejes llevar por el miedo, actúa. Porque si lo haces ahora, evitas que tu historia se repita con tu madre, tu hijo o tu hermano.
Y sí, la industria farmacéutica no te avisa. Pero tú tienes derecho a saber. Nadie te lo va a dar en bandeja. Tienes que pedirlo. Y si te lo niegan, insiste. Porque tu visión vale más que su protocolo.
Ana Barić
enero 11, 2026 AT 15:44Me encanta que este post no solo alerta, sino que da soluciones. Yo soy enfermera y siempre recomiendo a mis pacientes mayores de 40 que pidan la gonioscopia antes de cualquier gota para los ojos o medicamento para alergias. ¡Es tan fácil y tan importante! Y si alguien dice que no es necesario, les digo: "¿Quieres arriesgar tu visión por no hacer un examen de cinco minutos?". La mayoría cambian de opinión enseguida.
Además, en mi familia tenemos antecedentes de glaucoma. Mi tío perdió la visión en un ojo por esto. Así que ahora, todos los que tenemos más de 35 años nos hacemos la prueba. No es una locura, es un acto de amor propio.
Nahuel Gaitán
enero 12, 2026 AT 20:06En Argentina, esto es casi desconocido. Mi tío tuvo un ataque, lo llevaron al hospital, le dieron analgésicos, y lo mandaron a casa. Tres días después, se quedó ciego en ese ojo. Nadie le dijo que era glaucoma. Nadie le preguntó si había tomado algo. Solo lo diagnosticaron cuando ya era tarde. La educación médica aquí es una broma. Pero al menos ahora sé qué preguntar. Gracias por este post. Realmente me abrió los ojos.