Si alguna vez has tomado analgésicos fuertes para el dolor, sabrás que el alivio no siempre viene solo. Para mucha gente, el precio de quitarse el dolor es un sistema digestivo que parece haberse detenido por completo. No es una simple molestia pasajera; el estreñimiento por opioides es un problema persistente que afecta a entre el 40% y el 60% de los pacientes que no tienen cáncer, y puede llegar hasta el 100% en pacientes hospitalizados con enfermedades oncológicas.
A diferencia de otros efectos secundarios que desaparecen cuando el cuerpo se acostumbra al medicamento, este problema no se va solo. De hecho, si no se trata, puede escalar a situaciones peligrosas como la impactación fecal o incluso obstrucciones intestinales. La buena noticia es que no tienes que elegir entre el control del dolor y el bienestar digestivo; existen estrategias claras para manejar ambos.
¿Por qué los opioides detienen tu intestino?
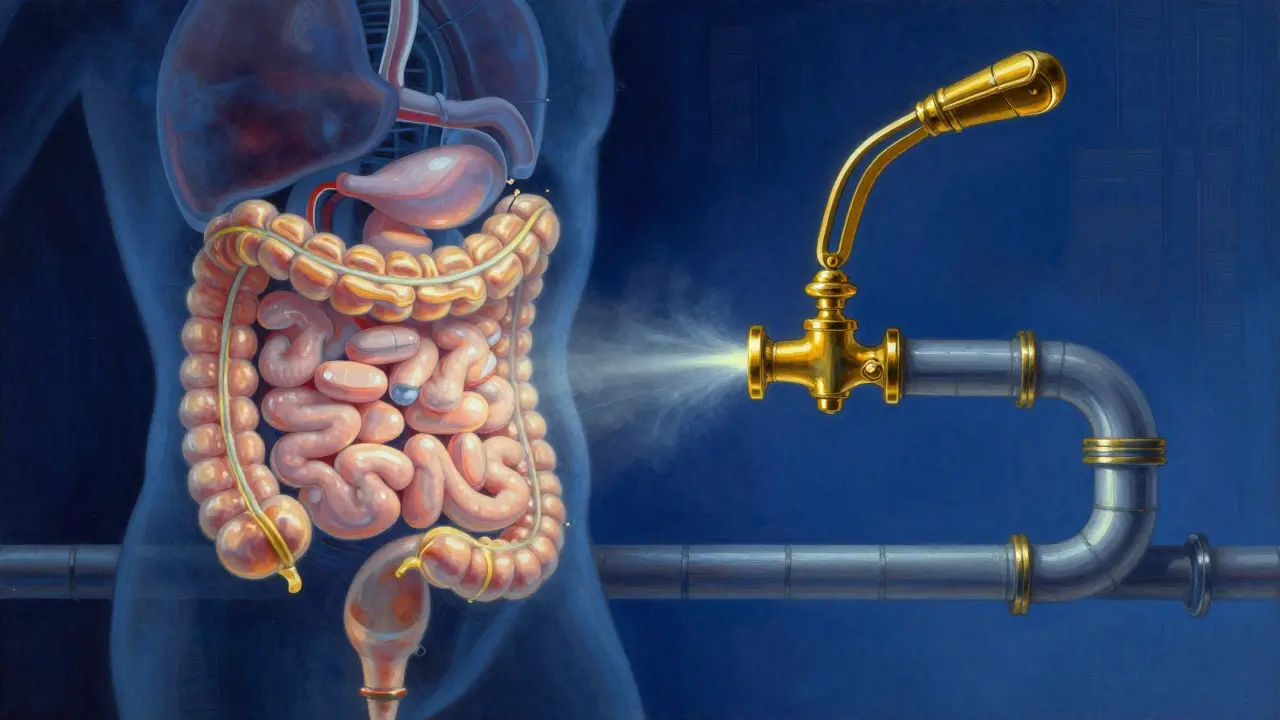
Para entender la solución, primero hay que entender el problema. Opioides es una clase de fármacos analgésicos que actúan sobre los receptores μ-opioides del sistema nervioso. El problema es que estos receptores no están solo en el cerebro, sino que abundan en la mucosa gastrointestinal.
Cuando el medicamento se une a estos receptores en el intestino, ocurre un "apagón" de la actividad motora. Los impulsos nerviosos que empujan los desechos hacia adelante se frenan, la musculatura del colon se relaja demasiado y el esfínter anal se tensa. El resultado es un tránsito lento que permite que el cuerpo absorba demasiada agua de las heces, dejándolas secas y difíciles de evacuar. Es, literalmente, un freno de mano puesto en tu sistema digestivo.
La regla de oro: Prevención proactiva
El error más común es esperar a sentirse mal para buscar un laxante. Los expertos coinciden en que la mejor estrategia es la prevención proactiva. ¿Qué significa esto? Que el tratamiento para el intestino debe empezar el mismo día que la primera dosis del analgésico.
Cuando se actúa así, se puede evitar hasta el 70% de los casos graves de estreñimiento. No se trata de medicarse en exceso, sino de preparar al cuerpo para el efecto inevitable del fármaco. Si ya estás tomando opioides y sientes que el proceso es lento, es momento de ajustar el plan antes de que aparezca el dolor abdominal o la náusea.

Opciones de tratamiento: Del botiquín a la receta médica
No todos los estreñimientos son iguales, y el inducido por fármacos requiere un enfoque específico. El tratamiento se divide generalmente en niveles, dependiendo de la respuesta del paciente.
Primera línea: Laxantes comunes
Para la mayoría, el camino empieza con opciones de venta libre. Los más recomendados son:
- Laxantes osmóticos: Como el polietilenglicol, que atraen agua al intestino para ablandar las heces.
- Laxantes estimulantes: Que fuerzan la contracción muscular del colon para mover los residuos.
- Suplementos de fibra y ablandadores de heces: Útiles, pero a menudo insuficientes si se usan solos.
Segunda línea: Los PAMORAs (El avance moderno)
Cuando los laxantes habituales fallan, entran en juego los PAMORAs (Antagonistas de los Receptores μ-Opioides Periféricos). Estos fármacos son fascinantes porque son "selectivos". Actúan bloqueando los receptores opioides en el intestino, pero no pueden cruzar la barrera hematoencefálica. Esto significa que desbloquean tu digestión sin anular el efecto analgésico en tu cerebro.
| Medicamento | Mecanismo de Acción | Uso Principal / Nota | Efecto Común |
|---|---|---|---|
| Methylnaltrexone (Relistor®) | Bloqueo de receptores μ | Cuidados paliativos / Avanzados | Rápido efecto (minutos) |
| Naldemedine | PAMORA | Pacientes con cáncer | Previene náuseas y vómitos |
| Lubiprostone (Amitiza®) | Activación de canales de cloruro | Aumenta frecuencia evacuatoria | Náuseas en algunos casos |

Riesgos y precauciones importantes
Aunque estos medicamentos son seguros para la mayoría, no están libres de riesgos. El peligro más serio es la perforación gastrointestinal. Esto ocurre si el fármaco fuerza la evacuación en un intestino que ya tiene una obstrucción o que está muy debilitado por cirugías recientes o enfermedades inflamatorias.
Por eso, los PAMORAs están contraindicados si hay sospecha de obstrucción intestinal. Si notas un dolor abdominal súbito y severo después de iniciar un tratamiento agresivo, es fundamental buscar atención médica inmediata.
Consejos prácticos para el día a día
Además de los fármacos, hay pequeños cambios que pueden marcar la diferencia en tu calidad de vida:
- Hidratación agresiva: Los opioides secan las heces. Beber agua es la única forma de que los laxantes osmóticos funcionen correctamente.
- Monitoreo constante: No esperes a que pasen tres días sin ir al baño. Usa herramientas como el Índice de Función Intestinal (BFI) para saber cuándo escalar el tratamiento.
- Caminar: El movimiento físico ayuda al movimiento intestinal. Incluso caminatas cortas pueden estimular la motilidad.
- Comunicación con el farmacéutico: A veces, un ajuste en la dosis o el horario del laxante puede evitar la necesidad de fármacos más caros y fuertes.
¿Es normal que el estreñimiento no mejore con el tiempo aunque siga tomando opioides?
Sí, es totalmente normal. A diferencia de la náusea o la somnolencia, que suelen desaparecer después de unas semanas, el estreñimiento por opioides es persistente. Mientras el medicamento esté en tu sistema, los receptores del intestino seguirán bloqueados, por lo que el tratamiento debe ser tan crónico como el uso del analgésico.
¿Los PAMORAs hacen que el medicamento para el dolor deje de funcionar?
No. Los PAMORAs están diseñados para actuar solo en la periferia (el sistema digestivo) y no cruzan hacia el cerebro. Por lo tanto, bloquean el efecto secundario del estreñimiento sin interferir con la capacidad del opioide para aliviar el dolor.
¿Qué hago si los laxantes de venta libre ya no me hacen efecto?
Cuando los laxantes estándar fallan, es momento de consultar con tu médico para escalar a fármacos de prescripción como la methylnaltrexona o la naldemedina. No intentes aumentar la dosis de laxantes comunes sin supervisión, ya que podrías causar irritación intestinal o desequilibrios electrolíticos.
¿Existen riesgos al usar estos tratamientos a largo plazo?
El riesgo principal es la perforación intestinal en personas con obstrucciones previas. Además, algunos pacientes reportan dolor abdominal o diarrea al inicio del tratamiento con PAMORAs. Es vital que un médico evalúe tu historial quirúrgico antes de recetarlos.
¿Cuál es la diferencia entre un laxante osmótico y uno estimulante?
El osmótico (como el polietilenglicol) atrae agua al intestino para ablandar la materia fecal, facilitando su salida. El estimulante "despierta" los músculos del colon mediante la irritación química para forzar el movimiento. A menudo se usan combinados para obtener un efecto completo.


Sheila Ruiz
abril 7, 2026 AT 05:16estaba justo leyendo esto xq me pasa lo mismo con la medicacion... que movida que no se quite solo con el tiempo
Yessenia Quiros Montoya
abril 7, 2026 AT 10:52Sinceramente no entiendo por que tanto hype con los PAMORAs si al final es meter mas quimicos al cuerpo para arreglar el desastre de otros quimicos. No es una solucion real sino un parche mas y la gente se lo traga todo sin pensar en que el intestino se vuelve dependiente de estas cosas. Aparte que decir que son seguros es muy relativo porque cada cuerpo reacciona distinto y no todos tenemos la misma suerte con los efectos secundarios
Marvin Ameth Barrios Becerra
abril 9, 2026 AT 07:19¡Es una tragedia absoluta! Me resulta sencillamente intolerable que la medicina moderna nos obligue a elegir entre el tormento del dolor físico y la agonía de un sistema digestivo paralizado. ¡Es un dilema cruel que despoja al ser humano de su dignidad básica en los momentos de mayor vulnerabilidad! No puedo concebir que se considere "normal" vivir en tal estado de incomodidad constante.
Valentina Capra
abril 10, 2026 AT 21:33Me parece una información maravillosa y súper completa para quienes estamos pasando por procesos de recuperación complicados, especialmente porque a veces uno se siente muy solo en este problema y leer que hay opciones modernas como los PAMORAs da muchísima esperanza para recuperar la calidad de vida. Me gustaría profundizar mucho más en cómo influye la dieta específica de fibra soluble frente a la insoluble en este caso particular ya que he leído que algunas fibras pueden generar más gases si el tránsito está muy lento, lo cual sería contraproducente para alguien que ya tiene el abdomen inflamado por los opioides, pero aun así creo que con hidratación y caminar se puede lograr un cambio positivo
Hernán Rivas
abril 11, 2026 AT 01:42Mira, el problema es que la mayoría de la gente no tiene la disciplina para seguir la parte de la hidratación y el movimiento. Te venden la pastilla mágica pero si no te mueves del sofá, ningún laxante osmótico va a hacer el milagro. Es una cuestión de hábitos básicos que se olvidan en el momento en que el dolor desaparece
Patricia C Perez
abril 12, 2026 AT 20:28Ah, claro, porque caminar un poquito es exactamente lo que me faltaba para solucionar que mi colon haya decidido entrar en coma inducido por fármacos. Qué consejo tan innovador y útil, seguro que caminar dos vueltas a la manzana borra mágicamente el efecto de un receptor mu-opioide bloqueado
Javier Martínez Misol
abril 13, 2026 AT 18:34Al final todo es un equilibrio, ¿no? Aceptar que el cuerpo reacciona a su manera y buscar la vuelta para estar cómodos. Lo importante es no desesperarse y tomarse las cosas con calma mientras se ajusta el tratamiento. Todo fluye a su tiempo, incluso el intestino si le damos el empujoncito correcto
Regina Pineda Baltazar
abril 15, 2026 AT 06:54Espero de corazón que todos los que lean esto encuentren la combinación adecuada para sentirse mejor pronto 🌸 la paciencia y la comunicación con el médico son la clave para sanar el cuerpo y el alma ✨
Josele Sanguesa
abril 16, 2026 AT 07:16Ojo con esto que los PAMORAs no son tan inocentes como dicen los laboratorios 🙄. Solo tienen que ajustar la permeabilidad de la barrera hematoencefálica y ya te están manipulando la neuroquímica periférica sin que te des cuenta. Es la misma técnica de los fármacos de nueva generación para crear dependencia indirecta a través de la modulación de receptores. ¡Cuidado con lo que dejáis que os inyecten en la mucosa intestinal! 💉